Peritoneo
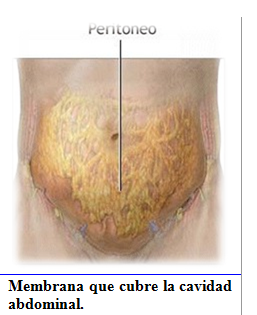
El peritoneo es una membrana serosa (llamada así porque cubre cavidades interiores del cuerpo humano), fuerte y resistente, que tapiza las paredes de la cavidad abdominal y forma pliegues (los mesos, los epiplones y los ligamentos) que envuelven, total o parcialmente, gran parte de las vísceras situadas en esa cavidad, sirviendo de sostén para las mismas.
Membrana que cubre la cavidad abdominal.
Está en contacto, por un lado, con la cara interna de la cavidad abdominal y, por el otro, con la cara externa de los órganos. Este doble contacto es posible gracias al aspecto característico del peritoneo de ser una membrana serosa de dos capas .
La capa exterior, llamada peritoneo parietal, está conectada a la pared abdominal y la capa interior, peritoneo visceral, envuelve los órganos situados dentro de la cavidad abdominal.
El espacio entre ambas capas se denomina cavidad peritoneal; y contiene una pequeña cantidad de fluido lubricante (alrededor de 50 ml) que permite a ambas capas deslizarse entre sí y facilitar el movimiento de las vísceras.
Esta cavidad peritoneal está cerrada en el hombre y abierta en la mujer al nivel del pabellón de la trompa de Falopio y del ovario.
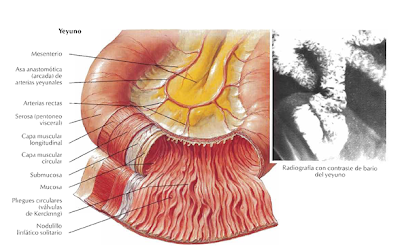
La mayor parte de los órganos abdominales están pegados a la pared abdominal por el mesenterio, que es una doble capa de peritoneo resultado de la invaginación de este por un órgano, conectando porciones del intestino con la pared posterior del abdomen contienen en su interior vasos y nervios.
Ej. El mesocolon transverso se dirige de la pared abdominal posterior hacia el colon transverso.

Divisiones de la cavidad peritoneal.
Esta cavidad se divide en 2 partes.
· La gran cavidad peritoneal: Es el compartimiento mas grande y se extiende desde el diafragma hasta el suelo pélvico.y su pared anterior presenta 4 pliegues peritoneales que convergen en el ombligo. Es una reflexión de peritoneo que se eleva por el paso de vasos sanguíneos ,conductos o vasos fetales obliterados los pliegues peritoneales de la pared anterior se ubican uno superior al ombligo y los otros por debajo así:
ü Pliegue umbilical superior: es impar, formado por el ligamento redondo de hígado(la vena umbilical obliterada)
ü Pliegue umbilical medio: es impar, se extiende desde la vejiga urinaria al ombligo y contiene el uraco.
ü Pliegues umbilicales mediales: uno a cada lado del pliegue umbilical medio; cada uno contiene la arteria umbilical obliterada.
ü Pliegues umbilicales laterales: son dos; y contienen los vasos epigástricos inferiores.
Estos tres pliegues delimitan 3 depresiones llamadas fosas peritoneales:
§ Fosa umbilical lateral: lateral al pliegue umbilical lateral.
§ Fosa umbilical medial: entre los pliegues umbilical medial y lateral.
§ Fosa supra vesical: entre los pliegues umbilicales medial y medio.
La gran cavidad peritoneal, se subdivide en otros compartimentos; el mesocolon transverso, que se extiende desde el colon transverso hasta el peritoneo dela pared posterior, divide en dos compartimentos:
El supracolico y el infracolico este ultimo se subdivide en otros dos , debido a la raíz del mesenterio en compartimentos infarcolicos derecho e izquierdo.
· La bolsa omental: es una cavidad mas pequeña y esta situada detrás del estomago.
Estas cavidades se comunican por un orificio llamado foramen omental, que es una abertura detrás del borde libre del omento menor sus limites:
§ Anterior: la triada porta (arteria hepática ,vena porta y conducto biliar) que cursan por el ligamento hepatoduodenal porción del omento menor).
§ Posterior: vena cava inferior.
§ Superior: lóbulo caudado del hígado( peritoneo visceral que lo recubre)
§ Inferior: primera porción del duodeno y triada porta.
Las estructuras del abdomen están clasificadas como intra peritoneales y extra peritoneales, dependiendo de si están cubiertas de peritoneo visceral o no lo están y tienen mesenterio.
v Vísceras intra peritoneales. Son las estructuras o vísceras abdominales que se encuentran recubiertas por el peritoneo. Como:
El estomago, el hígado, la porción superior del duodeno, el yeyuno, el íleon, el apéndice, el bazo, el colon transversal, el colon sigmoideo, y en las mujeres: el útero y las trompas de Falopio.
v Vísceras retroperitoneales o extra peritoneales. Son las vísceras o estructuras quedan por detrás o fuera del peritoneo , no están totalmente recubiertas por esta membrana.
Estas son: el hígado (zona desnuda), la vesícula biliar, los conductos biliares, partes del tracto gastrointestinal (duodeno, páncreas, colon ascendente, colon descendente, recto), principales vasos sanguíneos (aorta, vena cava inferior), las glándulas suprarrenales, los riñones, los uréteres, la vejiga, los ovarios.
Omentos.
a) Omento mayor:( antes llamado epiplón)
Es un pliegue de peritoneo a manera de delantal desde la curvatura mayor del estomago, por delante del colon transverso, al que se adhiere.
Es una doble lamina compuesta de 4 hojas; entre sus hojas se encuentran numerosos vasos sanguíneos y linfáticos.
Tiene 3 funciones:
1. Defensa: por ser rico en macrófagos y linfocitos ; y por su capacidad de movilidad alrededor de la cavidad peritoneal, pues se coloca alrededor de una zona intestinal inflamada e infectada para aislarla, retrasando a así el avance de dicha infección. Unos buenos ejemplos es en una apendicitis; que termina generalmente en peritonitis.
2. Trasudación y 3) reabsorción: se trata del equilibrio liquido de la cavidad peritoneal. Dicho liquido evita la fricción de sus hojas y se recambia constante mente a través de 2 procesos:
- La reabsorción: que es eliminar liquido extra de la cavidad peritoneal.
- El trasudado: que permite el ingreso de liquido a la cavidad peritoneal.
b) Omento menor: es el repliegue entre la curvatura menor del estomago y el hígado.
Ligamentos peritoneales :
Tienen una doble capa de peritoneo que comunica órganos entre si; también sirven como medio de fijación a estructuras a la pared abdominal:
MESENTERICO GASTRICO(ligamentos)
OMENTO MENOR
(mesogastrico ventral) Lig. Hepatogastrico. Porción membranosa del omento menor.
Lig. Hepato duodenal. Borde libre y engrosado que contiene la triada porta.
OMENTO MAYOR
(mesogastrico dorsal) Lig.gastrofrenico Entre estomago y diafragma
LIg. Gastrolienal.(gastro esplénico) Entre estomago y bazo.
Lig.Esplenorenal. Es una prolongación del Lig. Gastro esplénico y une al bazo, el riñón izquierdo y diafragma.
Lig. Gastrocolico. Entre estomago y colon transverso.
Lig. Frenicocolico. Entre diafragma y Angulo izquierdo del colon.
Las raíces de los mesos : siendo las líneas de flexión del peritoneo parietal que se continúan con el peritoneo visceral de los mesos. (zonas de inserción d elos mesos representan la entrada de los vasos sanguíneos.
La raíz del mesenterio: se extiende desde le Angulo duodeno yeyunal (altura de L2 a unos 3-4 cm del plano medio),hasta la válvula ileocecal .de arriba –abajo y de Izquierdo a derecho .con una longitud de 15 cm. delimita los espacios infra cólicos derecho e izquierdo.
Raíz del meso colon transverso: desde el ángulo derecho al ángulo izquierdo del colon.
La línea de flexión comienza a la altura del riñón derecho, cruza la porción descendente del duodeno y siguiendo el borde anterior del páncreas llega al bazo.
Afecciones peritoneales.
Ø La presencia de gas en la cavidad peritoneal, causada por una perforación estomacal o intestinal, se denomina neumoperitoneo y representa un grave peligro.
Ø La peritonitis alude a la inflamación del recubrimiento del peritoneo, causada tanto por una perforación como por la propagación de una infección a través de la pared de uno de los órganos abdominales. Ésta también es una grave afección y a menudo requiere cirugía de urgencia, ya que puede ocasionar la muerte.
Ø La acumulación de un exceso de fluido en la cavidad peritoneal se llama ascitis.
Ascitis.
Propiedades del peritoneo.
Se puede estimar la importancia del peritoneo considerando la variedad y el número de sus propiedades:
1. Propiedades mecánicas, ya que sirve como sostén para los órganos ubicados en la cavidad abdominal y permite su movimiento interior.
2. Propiedades hemodinámicas, que tiene relación con el flujo sanguíneo y los mecanismos circulatorios en el sistema vascular.
3. Propiedades protectoras, sirviendo como barrera defensiva frente a microorganismo y partículas inertes, para los órganos que cubre.
4. Propiedades de aislante térmico, mantiene la temperatura de los órganos que cubre.
5. Propiedades de intercambio, al ser semipermeable permite el paso de moléculas de pequeño tamaño, lo cual permite aplicar hoy en día la técnica de la Diálisis peritoneal. Que consiste en introducir un tubo en la cavidad del peritoneo con una solución especial. Esta solución se deja dentro del peritoneo durante un rato para que absorba los productos de desecho y después se extrae a través del mismo tubo.